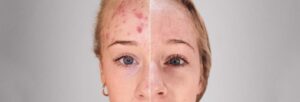
La psoriasi è un disordine cronico, immuno-mediato, che è il risultato di predisposizione genetica e di fattori ambientali scatenanti, come trauma, infezioni, farmaci e stress psicologici.
Non è contagiosa, ma è una malattia cronica e recidivante, che richiede una gestione continuativa.
Descrizione
La psoriasi è causata da un’alterazione del sistema immunitario che accelera il turnover delle cellule epidermiche, che si rinnovano troppo rapidamente e si accumulano sulla superficie della pelle.
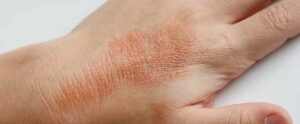
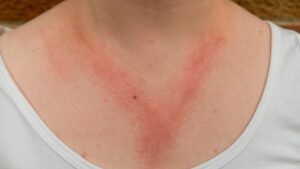
Si manifesta con chiazze o placche ben demarcate, ispessite, secche e desquamanti, localizzate più spesso su gomiti, ginocchia e cuoio capelluto, ma può interessare qualsiasi area del corpo, incluse unghie, mani, piedi e tronco. Anche le pieghe cutanee possono essere interessate.
Non è raro il coinvolgimento articolare (artrite psoriasica), caratterizzato da una presentazione asimmetrica con coinvolgimento delle piccole articolazioni delle mani e dei piedi. Altre comorbidità includono depressione, sindrome metabolica e disturbi cardiovascolari nei pazienti con psoriasi moderata-severa.
Cause e fattori predisponenti
La psoriasi è un disordine immuno-mediato con una base genetica, che può essere scatenata da fattori ambientali, tra cui:
- stress psicofisico;
- infezioni batteriche o virali;
- farmaci;
- traumi cutanei o irritazioni locali.
Quando rivolgersi al dermatologo
È consigliabile prenotare una visita dermatologica se:
- compaiono chiazze arrossate e desquamanti su gomiti, ginocchia, cuoio capelluto o tronco;
- le unghie mostrano alterazioni, ispessimento o distacco dal letto ungueale;
- il prurito o la desquamazione diventano persistenti o estesi;
- si avvertono dolori o rigidità articolare (sospetto di artrite psoriasica).
Una valutazione specialistica consente di identificare la forma clinica e scegliere la terapia più idonea, riducendo il rischio di complicanze e migliorando la qualità di vita.
Diagnosi e trattamento
La terapia può includere:
- terapie topiche (derivati della vitamina D, corticosteroidi, inibitori della calcineurina, cheratolitici), nei casi di psoriasi lieve e limitata;
- fototerapia controllata (UVB o PUVA) per le forme diffuse;
- terapie immunosoppressive come metotrexate o ciclosporina nei casi moderati o severi;
- farmaci biologici o small molecules, mirati alle citochine responsabili dell’infiammazione (anti-TNF, anti-IL-17, anti-IL-23).
Follow-up e mantenimento
Il percorso prevede:
- controlli dermatologici periodici, con monitoraggio della risposta alla terapia e dell’eventuale coinvolgimento articolare;
- trattamenti di mantenimento per prolungare le fasi di remissione;
- possibile abbinamento con trattamenti di supporto dermo-estetico per la pelle secca o sensibilizzata.